
Durerea de genunchi este unul dintre cele mai frecvente motive pentru a vizita un traumatolog ortoped (mai mult de 50% din numărul total de vizite). În acest articol, vom analiza posibilele cauze ale durerii și disfuncției articulației genunchiului la pacienții tineri și vârstnici, metode moderne de diagnostic și tratament.
Să începem cu anatomia. Articulația genunchiului este formată din femur și tibie, rotula. Principalele ligamente care alcătuiesc genunchiul sunt ligamentele încrucișate anterioare și posterioare, care sunt responsabile de stabilitatea articulației genunchiului în direcția antero-posterior, și ligamentele laterale (interne și externe), care sunt responsabile pentru stabilitatea laterală. Există și două cartilaje intraarticulare - meniscurile. Ele îndeplinesc o funcție de absorbție a șocurilor, măresc zona de contact a suprafețelor articulare ale oaselor și stabilizează articulația.
Articulația genunchiului este înconjurată de mulți mușchi, punctele lor de atașare pot fi și o sursă de durere. În apropierea punctelor de atașare ale mușchilor se află pungi articulare, care se pot inflama și pot provoca, de asemenea, disconfort.
În mod convențional, se pot distinge 3 tipuri de dureri de genunchi:
- inflamator,
- sarcină,
- nevralgie.
Diagnosticul corect vă va permite să contactați specialistul potrivit: traumatolog-ortoped, reumatolog sau neurolog.
Durerea de încărcare
Acest tip de boală, după cum sugerează și numele, deranjează pacientul în timpul efortului (de exemplu: mers, alergare, ghemuit, anumite mișcări în articulația genunchiului etc. ). Într-o stare de odihnă și odihnă, pacientul nu are aproape nimic de care să-și facă griji. De obicei, poți spune clar exact unde te deranjează și cu ce mișcări specifice, sau poți numi timpul încărcăturii, după care apare o senzație neplăcută (de exemplu, pacientul spune: „Începe să doară sub rotula după Alerg 10 minute").
Ce patologii pot provoca dureri de stres? În primul rând, leziuni la genunchi, cum ar fi:
- accidentare,
- fractura,
- lezarea totală sau parțială a ligamentelor,
- tendinita si rupturi de tendon,
- leziune meniscală.
Deteriorarea oricăreia dintre structuri poate provoca sângerări în cavitatea articulară, apoi se umflă, crește în dimensiune și crește durerea la genunchi. Un hematom poate apărea pe piele. De obicei, disconfortul în timpul exercițiului după deteriorare apare imediat sau în primele ore.
Pentru durerea după o rănire, primul ajutor este răceala locală, dacă există o rană pe piele, un bandaj steril. Genunchiul poate fi fixat cu un bandaj elastic, de asemenea, este de dorit să se reducă sarcina asupra articulației bolnave. Puteți lua un anestezic din grupul de medicamente antiinflamatoare nesteroidiene sau puteți utiliza medicamentul sub formă de gel sau unguent local. Este necesar să consultați un traumatolog. Medicul examinează genunchiul, efectuează teste speciale ale mișcărilor, colectează cu atenție o anamneză (când a avut loc leziunea, ce mecanism de leziune, localizarea durerii, modul în care pacientul a fost tratat independent). Pot fi prescrise studii pentru a exclude fracturile osoase (raze X), afectarea meniscurilor, ligamentelor, mușchilor (RMN sau ecografie a articulației). Unele leziuni necesită tratament chirurgical.
În cazul durerii de stres fără nicio traumă (senzația a apărut la ceva timp după încărcare sau fără niciun motiv aparent), este mai bine să nu luați măsuri independente, ci să consultați imediat un traumatolog ortoped. Este permisă fixarea acestui loc cu un bandaj elastic sau fixator, limitați temporar sarcina.
Foarte des, cu o astfel de durere, pacientul efectuează o radiografie, vede „artroză" în descriere și începe autotratamentul prin reducerea stresului, luând condroprotectori și, uneori, un medic sau un prieten sfătuiește imediat să facă o „blocare" - o injecție intraarticulară pentru ameliorarea durerii. Nu este tocmai tactica potrivită. Să ne dăm seama.
După cum am menționat mai sus, cauzele durerii la genunchi pot fi multe. Artroza este un proces natural de îmbătrânire treptată a articulației, acest proces survine la toată lumea într-un ritm mai mare sau mai mic. Cel mai adesea, modificările artrotice inițiale (subțierea locală a țesutului cartilajului, o ușoară îngustare a spațiului articular, osteofite de-a lungul marginilor oaselor) nu provoacă deloc durere.
Regula principală este că nu tratăm imaginea, ci pacientul! Dacă luăm 100 de persoane fără plângeri de diferite vârste și le facem radiografii ale articulațiilor genunchiului, cu siguranță vom găsi modificări artrotice la mulți. Dar acestor oameni nu le pasă. Nu întotdeauna modificările din imagini sunt cauza durerii. La urma urmei, razele X ne arată doar starea oaselor, dar nu putem evalua țesuturile moi: mușchi, ligamente, meniscuri etc.
Artroza articulației genunchiului (gonartroza)
Acest diagnostic va da durere proporțională cu durata încărcăturii: cu cât sarcina este mai lungă (de exemplu, mersul), cu atât genunchiul „doare" mai mult. În etapele ulterioare, poate exista o limitare a amplitudinii de flexie și extensie în articulație. Adesea nu există o localizare specifică, se simte întreaga articulație a genunchiului, iar această senzație poate fi dată mușchilor piciorului sau coapsei, articulației șoldului. Durerea poate apărea de-a lungul suprafeței posterioare a articulației din cauza unui chist Baker mare, care este un însoțitor frecvent al artrozei. Cel mai adesea, gonartroza îngrijorează persoanele cu vârsta peste 50-60 de ani și se face o concluzie precisă pe baza imaginilor, a naturii durerii, a examinării și excluderii altor cauze ale durerii.
Tratamentul conservator este de a păstra starea actuală a articulației, scopul fiind de a preveni progresia modificărilor și de a calma durerea. Este important să înțelegeți că nu va exista o dezvoltare inversă a artrozei și genunchii nu vor deveni „ca noi".
Este necesar să reduceți greutatea cu obezitate, trebuie prescrise exerciții pentru mușchi. Este important să înțelegem că alimentația principală a cartilajului articular se realizează din lichidul articular, iar activitatea fizică este necesară pentru reînnoirea sa regulată. Prin urmare, limitarea sarcinii în artroză este impracticabilă. Desigur, nici un exercițiu nu poate fi efectuat prin durere.
Pentru ameliorarea durerii, se prescriu medicamente antiinflamatoare, se utilizează fizioterapie (de exemplu, terapie cu laser de mare intensitate, terapie magnetică de mare intensitate, terapia cu unde de șoc), plasmă bogată în trombocite (terapie PRP), uneori este recomandabil să utilizați preparate cu acid hialuronic sub formă de injecții intraarticulare. Uneori pot fi prescriși condroprotectori pentru a susține țesutul cartilajului. Unele studii au arătat că utilizarea pe termen lung a acestor medicamente poate avea un efect asupra reducerii durerii de genunchi. Dar este important să înțelegem că aceste medicamente sunt doar o componentă auxiliară a tratamentului. Totuși, accentul principal ar trebui să fie pus pe exerciții fizice și pe pierderea în greutate, acest lucru dă cel mai bun efect. Exercițiile pot fi efectuate cu un specialist în reabilitare sau independent, conform indicațiilor medicului.
Cu artroză de 3-4 grade, cu durere severă în articulație, care nu este ameliorată prin nicio metodă de tratament conservator, precum și limitarea semnificativă a mișcărilor, se recomandă tratamentul chirurgical - artroplastie parțială sau totală a genunchiului sau opțiuni pentru osteotomie corectivă. Este important să înțelegem necesitatea reabilitării postoperatorii - rezultatul final depinde adesea de această etapă.
Leziuni ale țesuturilor moi articulare
Dacă un pacient tânăr care face sport și duce un stil de viață activ dezvoltă dureri la genunchi în timpul efortului, atunci, desigur, ar trebui să se gândească în primul rând nu la artroză, ci la orice patologii ale țesuturilor moi. Pacienții tineri lezează adesea meniscurile; cu leziuni sportive, apare adesea o ruptură a aparatului ligamentar și chiar a mușchilor. Deteriorarea structurilor descrise mai sus poate fi detectată atunci când medicul efectuează teste speciale în timpul examinării; este prescrisă ecografie locală sau RMN pentru a confirma diagnosticul. Cartilajul articular al rotulei sau femurul și tibiei pot fi răniți. RMN este singura modalitate de a detecta astfel de leziuni.
Terapia conservatoare constă în purtarea unui aparat dentar la articulația genunchiului, în proceduri de kinetoterapie cu analgezice și decongestionante și în administrarea de medicamente. Alte exerciții sunt selectate.
Cu leziuni semnificative care sunt însoțite de instabilitatea articulației, blocarea mișcărilor, poate fi necesar un tratament chirurgical: o sutură sau rezecție parțială (înlăturarea unei părți) a meniscului, uneori este necesară îndepărtarea întregului menisc. Când ligamentele sunt deteriorate, uneori se efectuează chirurgie plastică a ligamentelor.
În caz de afectare a cartilajului, decizia de a alege un tratament conservator sau chirurgical se decide individual, depinde de amploarea leziunii și de plângerile pacientului.
tendinita musculara
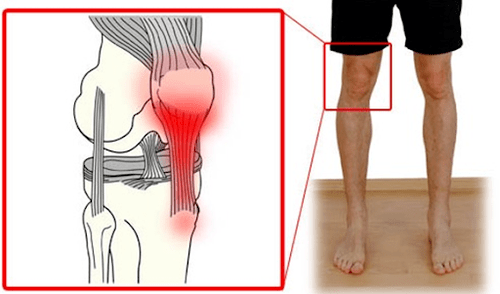
Una dintre cauzele comune ale afecțiunilor este supraîncărcarea musculară. Există durere în locul atașării musculare, inflamație în tendon, care se numește tendinită. Cele mai frecvente localizări ale tendinitei sunt tendonul cvadricepsului femural, ligamentul rotulian propriu, sindromul tractului iliotibial (acesta este mușchiul lateral al coapsei cu un tendon lung care se întinde de la ilion până la punctul de inserție pe tibie), tendinita sau bursita. a tendoanelor „piciorului cioarului" - așa-numitul complex de tendoane ale grupului muscular posterior al coapsei de pe suprafața interioară a articulației genunchiului.
Cu tendinita tendonului cvadricepsului femural, durerea este localizată clar deasupra rotulei, apare atunci când mușchiul cvadriceps este încordat și întins, adesea deranjează la urcarea scărilor, genuflexiuni.
Tendinita ligamentului rotulian („genunchiul săritorului", „genunchiul alergătorului") se manifestă prin durere sub rotulă, de obicei fie în punctul de atașare la tibie, fie la rotulă și poate fi simțită în toată.
În sindromul tractului iliotibial, durerea este localizată de-a lungul suprafeței laterale a articulației genunchiului și a coapsei.
Pentru a detecta tendinita, uneori este suficientă o examinare competentă și o testare a pacientului. Ecografia poate arăta îngroșarea locală sau umflarea tendoanelor în punctul de atașare la os și poate fi detectată un revărsat inflamator. RMN-ul arată modificări similare.
În acest caz, avantajul ultrasunetelor este capacitatea de a evalua ambele articulații simultan, de a compara indicatorii cu partea sănătoasă opusă.
Cel mai adesea, tendinita poate fi vindecată cu exerciții special selectate, se poate folosi terapia cu unde de șoc. Uneori, un efect bun cu tendinita cronică este dat de injecții locale de plasmă bogată în trombocite (terapie PRP) sau preparate de colagen.
Dureri inflamatorii
Al doilea tip de durere de genunchi este durerea inflamatorie. Un astfel de sindrom nu este adesea asociat cu stresul și se poate manifesta în repaus, deranja pacientul noaptea sau dimineața. Plângerile caracteristice sunt rigiditatea articulațiilor, de obicei la primele ore este necesară „dispersia" pentru a elimina durerea și rigiditatea articulațiilor. Odată cu efortul, durerea inflamatorie dispare adesea.
Inflamația poate fi cauzată de boli reumatologice autoimune, atunci când sistemul imunitar funcționează excesiv și se produc anticorpi la componentele membranelor proprii ale articulațiilor, este de asemenea important să se excludă cauzele infecțioase (artrita reactivă poate apărea cu infecții ale sistemului genito-urinar, tuberculoză). , etc. ).
Motivul poate fi depunerea de săruri de acid uric în țesuturile articulației, atunci când excreția sa este afectată sau formarea sa este îmbunătățită. Această boală se numește gută, iar inflamația articulației se numește artrită gutoasă.
Durerea inflamatorie a articulațiilor este tratată de un reumatolog. Pentru excluderea sau confirmarea bolilor reumatologice, se prescriu analize de sânge, dacă este necesar, se efectuează o ecografie sau un RMN al zonei afectate. Tratamentul bolilor reumatologice este în principal medical. Este important să selectați medicamentele în mod individual, să titrați doza, pacientul trebuie să fie observat de un medic, să nu ia decizii independente cu privire la terapie. Pentru a ajuta tratamentul principal, kinetoterapie antiedematos și antiinflamator, pot fi utilizate blocaje antiinflamatorii. Nu sunt recomandate procedurile de încălzire, compresele și unguentele cu efect de încălzire.
Adesea, pacienții apelează la specialiști precum un traumatolog sau un neurolog. Atât dumneavoastră, cât și medicul trebuie să fiți alertați de simptome precum rigiditate matinală în articulație, durere nocturnă și dimineață, umflare și roșeață fără antecedente de traumă, febră de origine necunoscută, slăbiciune generală. Astfel de plângeri ar trebui să fie motivul pentru numirea unei consultații cu un reumatolog.
Uneori, inflamația la nivelul articulației genunchiului este cauzată de suprasolicitare sau deteriorarea structurilor sale, de exemplu, se poate forma un revărsat inflamator după o leziune meniscală, iar bursita în zona piciorului cioara poate fi cauzată de un sportiv care se antrenează pentru o lungă perioadă de timp. Bursita bursei prepatelare poate apărea după o lovitură directă la genunchi. O astfel de inflamație este tratată de un traumatolog-ortoped.
Este important să se excludă bolile oncologice, neoplasmele maligne ale oaselor sunt, de asemenea, adesea perturbate noaptea. Dacă se suspectează un neoplasm în os, se prescrie tomografia computerizată a articulației genunchiului, acest studiu arată structura oaselor și dezvăluie distrugerea osoasă de către tumoră.
Unele boli infecțioase, cum ar fi, de exemplu, hepatita, pot provoca sindrom articular. În astfel de situații, este necesar tratamentul bolii de bază de către un oncolog sau un specialist în boli infecțioase.
durere neuropatică
Acesta nu este cel mai frecvent tip de durere de genunchi, dar este important să fii conștient de el. Articulația genunchiului își primește inervația de la nervii plexului lombar (este formată din rădăcini nervoase care se extind din măduva spinării în coloana lombară). La nivelul celei de-a treia și a patra vertebre lombare (L3-L4) pleacă rădăcinile nervoase, care merg până la genunchi, iar atunci când sunt comprimate de o hernie sau de osteofite ale articulației intervertebrale, durerile de natură arzătoare și fulgerătoare pot apărea. apare, apare în orice moment, indiferent de sarcină și poate radia către coapsă, zona inferioară a spatelui sau partea inferioară a spatelui.
Cu acest simptom, procedurile medicale locale și medicamentele pentru durere sunt adesea ineficiente. Este necesar să consultați un neurolog și să efectuați un RMN al coloanei vertebrale lombosacrale pentru a confirma diagnosticul. Tratamentul va fi eliminarea cauzei compresiei rădăcinii nervoase.
Este important ca examinarea medicului și colecția de anamneză, și nu doar constatările din imagini, să joace rolul principal în diagnostic. Nu întotdeauna modificările razelor X, RMN, ultrasunetele sunt cauza durerii. Înainte de a efectua orice proceduri și de a lua medicamente, încercați să vă dați seama ce anume vrea să vindece medicul, nu ezitați să puneți întrebări despre diagnosticul și tratamentul dumneavoastră. Recuperarea nu necesită întotdeauna injecții și proceduri costisitoare.
Articulațiile sănătoase ale genunchilor vă permit să păstrați tinerețea, să vă implicați în sportul preferat și să trăiți o viață plină.













































